A depender da localização do edema, este recebe nomenclatura específica: hidrotórax, hidrocárdio, hidroperitôneo (mas comumente chamado “ascite”), hidroencéfalo, etc. O edema de distribuição generalizada é denominado “anasarca”. O “edema celular” é chamado intumescimento.
O líquido que sai para o interstício é classificado, principalmente, de duas formas. São elas: exsudato (fluido ligeiramente turvo, rico em proteína e em células – densidade >1,020 g/mL), e transudato (fluido que é basicamente um ultrafiltrado do plasma, com poucas proteínas e poucas ou nenhuma célula – densidade <1,012 g/mL).
 |
Exemplo de edema inflamatório, em que se observa exsudato purulento na mucosa intestinal |
 |
| Exemplo de coleção de líquido chamado transudato, ocasionado por uma pequena queimadura http://library.med.utah.edu/WebPath/INFLHTML/INFL011.html |
O edema pode ser de dois tipos: inflamatório e não-inflamatório. Cada um possui etiologias e patogêneses diferentes e serão descritos mais adiante.
Na clínica, o edema pode ser ou não bem caracterizado – a depender de fatores como localização, quantidade de líquido, associação de sinais flogísticos (como calor e eritema), e outros. Contudo, ao sinal de edema, devem ser descritas suas características para que auxilie no diagnóstico da doença.
ETIOLOGIA E PATOGÊNESE
Como foi mencionado anteriormente, o edema pode ser inflamatório e não-inflamatório.
O edema de origem inflamatória pode estar relacionado à inflamação aguda, inflamação crônica e à angiogênese (formação de novos vasos sanguíneos). Com estímulo inflamatório, as células inflamatórias e o tecido vascular interagem entre si, promovendo uma série de eventos que permitirão a gênese de um dos cinco sinais da inflamação: o EDEMA (os outros sinais são: dor, calor, rubor e perda da função). Os cinco mecanismos apontados como desencadeadores do edema inflamatório são descritos como:
1) Formação de lacunas por contração endotelial: a abertura de espaços entre as células endoteliais ocorre por ação de histamina, bradicinina, leucotrieno, neuropeptídeo substância P e outros mediadores químicos, que ativam vias de sinalização intracelulares que fosforilam proteínas contráteis. Atuam principalmente nas vênulas e possui ação rápida (15-20 min). Quando há ação de interleucina-1, TNF (fator de necrose tumoral) e INF-gama (interferon-gama), a ação é mais duradoura pois, além de fosforilar as proteínas, atua também reorganizando o citoesqueleto, aumentando o período de contração celular (2-12h);
2) Lesão direta ao endotélio vascular: é geralmente visto em lesões necrotizantes e dano direto ao endotélio (como queimaduras), pode ocorrer em qualquer nível vascular. O extravasamento pode persistir por horas até que os vasos danificados sofram trombose ou sejam reparados.
3) Lesão dependente de leucócitos: ocorre principalmente em vênulas e capilares pulmonares e glomerulares. Os leucócitos liberam espécies tóxicas de oxigênio e enzimas proteolíticas, que causam lesão ou deslocamento do endotélio.
4) Aumento da transcitose: há um aumento no número e no tamanho das vesículas que normalmente fazem a “comunicação” entre a luz do vaso e o interstício. Isso ocorre provavelmente pela ação do PDGF (fator de crescimento do endotélio vascular) nas vênulas.
5) Formação de neo-vasos: naturalmente, quando há angiogênese, há um maior espaçamento entre as células endoteliais que permite esse extravasamento de líquido. Porém, além disso, é sabido que há um aumento no número de receptores pra histamina, bradicinina, leucotrienos e outros mediadores químicos que, como foi citado anteriormente, promovem a contração dessas células.
É importante ressaltar que um mesmo estímulo pode desencadear um ou mais desses cinco mecanismos de edema inflamatório, promovendo a saída de plasma, de proteínas e de células, principalmente aquelas envolvidas no processo inflamatório.
 |
Macroscopia: edema em tonsilas por inflamação, característico de infecção bacteriana. |
 |
Pulmão repleto de material homogêneo eosinofílico, característico do edema inflamatório, com infiltrado de monócitos e leucócitos |
O edema não-inflamatório ocorre basicamente por um desequilíbrio nos mecanismos de fluxo vascular estudado por Ernest Starling, um fisiólogo britânico, no ano de 1896. Pela “Equação de Starling”, como ficou conhecido seu estudo, estipula que duas forças são as de maior importância na determinação desse equilíbrio: a pressão hidrostática (PH) e a pressão oncótica (PO) do líquido intraluminal. Assim, a PH “empurra” o líquido do vaso para o interstício e a PO atua em sentido inverso. Na porção arterial do capilar, a PH>PO, havendo extravasamento de líquido. Na porção venosa, a PH
Havendo um desequilíbrio nessas forças, pode haver a formação de edema. São quatro as forma de promover esse desajuste:
1) Aumento da Pressão Hidrostática (↑PH): os mecanismos que podem levar ao aumento da PH são retorno venoso deficiente e dilatação arteriolar, que fazem com que a “força” de saída da água seja maior que o fisiológico na porção arteriolar. O retorno deficiente pode ser causado por insuficiência cardíaca congestiva (ICC), pericardite constritiva, cirrose hepática e obstrução ou compressão venosa. Na ICC e na pericardite constritiva há um mal bombeamento do sangue para a circulação, causando a estase sanguínea; assim, a maior permanência de sangue nos vasos faz com que uma maior quantidade de líquido extravase. A cirrose hepática, dentre outros mecanismos fisopatológicos, faz também com que a circulação esplâncnica fique ingurgitada, levando a saída do líquido (plasma) para a cavidade peritonial, formando a ascite (ressalta-se que esse não é o único mecanismo formador da ascite da cirrose). A obstrução ou compressão venosa pode ocorrer por trombose, massas externas e inatividade da extremidade inferior por tempo prolongado; também há estase sanguínea, permitindo o extravasamento de plasma. Quando há dilatação arteriolar (por calor ou por uma desregulação neuro-hormonal), os espaços criados entre as células endoteliais permitem a saída do líquido para o terceiro espaço (interstício).
2) Redução da Pressão Oncótica (↓PO): esse mecanismo também pode ser entendido pela hipoproteinemia, ou seja, baixa concentração de plasma no sangue. Diversos mecanismos levam a essa alteração osmótica, como glomerulonefrite perdedora de proteínas (chamada síndrome nefrótica), redução da síntese protéica (principalmente de albumina) na cirrose hepática, má nutrição e gastroenteropatia perdedora de proteína. A redução da concentração protéica no sangue faz com que a “força que puxava” o líquido de volta na porção venosa do capilar fosse menor, havendo um extravasamento de líquido maior que o Sistema Linfático poderia recaptar, formando o edema.
3) Obstrução Linfática: como foi mencionado, o Sistema Linfático que atuaria recaptando o excesso de líquido do terceiro espaço estaria, segundo esse mecanismo, prejudicada. Assim, como diariamente cerca de 3L devem ser redirecionados do interstício para os vasos sanguíneos e não o são, há formação de edema. Isso pode ocorrer em processos inflamatórios, neoplasia, trauma linfático pós-cirúrgico e cicatrização de vasos linfáticos pós-irradiação.
4) Retenção Sódica: um dos órgãos mais importantes na gênese de (grandes) edemas é o rim. Por sua função de manter em equilíbrio o balanço hidroeletrolítico do corpo, a disfunção renal tem participação relevante na gênese de distúrbios hemodinâmicos. No controle da absorção de sódio, as falhas nos mecanismos de excreção podem acarretar complicações, sendo elas a reabsorção sódica tubular elevada, a hipoperfusão renal e a secreção exarcebada de renina-angiotensina-aldosterona. O aumento da retenção se sódio – e obrigatoriamente de água associada – leva a um ↑PH e ↓PO, que por mecanismos anteriormente explicados leva ao extravasamento de líquido e formação de edema. Na hipoperfusão renal, uma das maneiras de aumentar a retenção de sódio, há uma estimulação de células glomerulares (localizadas na chamada mácula densa) que são sensíveis há variações de sódio. O redução do volume sanguíneo que passa na arteríola aferente (próximo à mácula) faz com que a concentração de sódio seja “entendida” como diminuída, levando à liberação de renina. Esta ativa o Sistema Renina-Angiotensina-Aldosterona (SRAA), levando a conversão de angiotensinogênio em angiotensina-I, seguido da conversão desta em angiotensina-II (estimulo direto a reabsorção de sódio nos túbulos proximais, alças de Henle, túbulos distais e coletores). A AT-II estimula também a secreção de aldosterona, que por sua vez aumante a reabsorção de sódio (e água) aumentando o grau de edema. Por fim, a própria ingesta de sódio quando o paciente já possui um comprometimento da filtração renal (caso de insuficiência renal) já há uma aumento na concentração de sódio não sangue que não consegue ser depurada pelo rim, causando edema.
 |
Edema periorbital, uma das grandes etiologias para essa manifestação é a síndrome nefrótica |
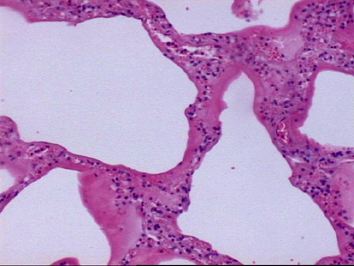 |
Pulmão com espessamento da parede alveolar e conteúdo líquido nos alvéolos, característico de edema não-inflamatório |
Conclui-se, então, que as conseqüências clínicas são variáveis e dependem diretamente do grau do edema e, principalmente da sua localização. Para efeito de comparação, um mesmo volume de líquido pode ser irrelevante em um caso de edema peritoneal, porém ser fatal em casos de edema cerebral. O tratamento do edema depende também da localização e da etiologia do distúrbio: pode-se tratar a causa base (reduzir o consumo de sódio, por exemplo) e associado a isto, pode-se tratar o edema diretamente (punção, diuréticos)
REFERÊNCIAS
1. Robbins & Cotran; Patologia: Bases Patológicas das Doenças; 8ª Edição, 2009
2. Guyton & Hall; Tratado de Fisiologia Médica; 11ª Edição, 2006
3. Coelho EB. Mecanismos de formação de edemas. Medicina, Ribeirão Preto, 37: 189-198, jul./dez. 2004
Audinne Ferreira e Silva
Acadêmica de Medicina
Liga de Patologia
Universidade Federal do Ceará






Muito boa a abordagem do edema.
ResponderExcluirParabéns, Audinne!
Legal...
ResponderExcluiré transxudado ou exodudato o edema localizado no polegar?
ResponderExcluirCaro "Anônimo",
ResponderExcluirA classificação do "edema localizado no polegar" vai depender, como nos demais edemas, da etiologia (causa) do problema e da formação do edema. Por exemplo, a imagem utilizada nesta postagem mostra uma queimadura em um dedo. Está é caracteristicamente um transudato, em que observamos uma coleção líquida transparente, composta basicamente de um ultrafiltrado do plasma, com poucas proteínas e poucas (ou nenhuma) célula.
Porém, outras causas de edema podem gerar, também, exsudato. Em resumo, exsudato e transudato podem ser gerados basicamente em qualquer parte do corpo.
Agradeço a participação no blog.
Parabéns!! Ótimo trabalho!! Gostei!!!
ResponderExcluirParabéns!! Ótimo trabalho!! Gostei!!!
ResponderExcluirA diferença entre anasarca e edema celular consiste somente em sua abrangência então?
ResponderExcluirParabéns! Trabalho excelente!
ResponderExcluirTrabalho muito bom!
ResponderExcluirMuito didático. Obrigado por publicar.
ResponderExcluirComo podemos observar um EDEMA em uma biopsia?
ResponderExcluirA SÍNDROME NEFRÓTICA é uma doença renal grave que não pode ser curada por drogas ou injeções, mas a melhor maneira de se livrar da síndrome nefrótica é tomar um medicamento fitoterápico natural para ela.
ResponderExcluirFui diagnosticado com síndrome nefrótica por 15 anos. Tentei diferentes medicamentos em tratamentos com drogas, mas todos sem sucesso. Um amigo precioso me contou sobre o centro de ervas do Dr. James, o lar do bem-estar. Ela me deu o endereço de e-mail do Dr. James, [drjamesherbalmix@gmail.com] Entrei em contato com ele rapidamente e ele me garantiu que seu medicamento fitoterápico vai curar minha síndrome nefrótica. e eu estarei curado para sempre eu disse Ok. Eu perguntei a ele sobre o processo de cura, ele me pediu para pagar os honorários que eu fiz, em 2 dias ele preparou o fitoterápico e mandou para mim. Ele me instruiu sobre como bebê-lo de manhã e à noite por duas semanas. Falei com o Pedro, meu amigo, sobre o fitoterápico, então ele me deu permissão para beber. Então, depois de beber por duas semanas, fiquei curado da síndrome nefrótica. Estou muito grato e prometi que recomendaria qualquer pessoa com síndrome nefrótica ao Dr. James e é isso que estou fazendo. A medicina mista de ervas do Dr. James me fez acreditar que existe uma cura permanente para doenças como doença de Parkinson, esquizofrenia, câncer, escoliose, câncer de bexiga, câncer colorretal, câncer de mama, câncer de rim, leucemia, câncer de pulmão, câncer de pele, câncer uterino , câncer de próstata, fibromialgia,
Síndrome de Fibrodisplasia, Epilepsia Doença de Dupuytren, Diabetes, Doença Celíaca, Angiopatia, Ataxia, Artrite, Esclerose Lateral Amiotrófica, Doença de Alzheimer, Carcinoma Adrenocortical.Asthma, Doenças Alérgicas.Hiv_, Herpes, Doença Inflamatória Intestinal, AIDS. Seu remédio é fácil de beber, sem efeitos colaterais, ele também me aconselhou a aumentar minha ingestão de vegetais frescos e fibras, o que ajuda a manter meu hábito intestinal regular. E evite comer alimentos ricos em potássio e magnésio
Aqui estão suas informações de contato ... [Email ... drjamesherbalmix@gmail.com
Fui diagnosticada com Parkinson há quatro anos e, após anos de medicamentos sem melhora, comecei um tratamento natural da NaturePath Herbal Clinic. Em poucos meses, meus tremores diminuíram, recuperei equilíbrio, energia e confiança. Foi transformador sinto-me melhor do que há anos. Recomendo conhecer o programa deles: www.naturepathherbalclinic.com
ResponderExcluirinfo@naturepathherbalclinic.com